Atrys: una multinacional creada en cinco años (desayuno con su Fundador: Santiago de Torres)

El pasado 25 de enero de 2022 se celebró en la sede de Roland Berger en Madrid un desayuno con Santiago de Torres, Fundador y Presidente de Atrys.
Lo que sigue es un breve resumen del relato de la creación, desarrollo y perspectivas de futuro de esta empresa. No es más que un resumen de la rica exposición de su Fundador.
A qué se dedica la empresa
Al diagnóstico médico avanzado en sentido más amplio: radiología, telerradiología, genética, diagnóstico molecular, Anatomía Patológica, etc. Todo ello orientado tanto a la prevención como a la medicina de precisión, utilizando para ello las herramientas más variadas: Big data, inteligencia artificial, …
En último término se trata de poner el máximo de apellidos al proceso médico, sea cáncer u otra enfermedad, con el fin de seleccionar el tratamiento más adecuado a las características de la patología y del paciente.
Gran énfasis en los datos
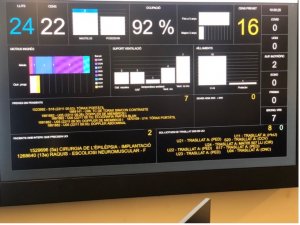
Atrys realiza 6 millones de actos médicos al año. A partir de la información generada por esos datos, Atrys ha desarrollado su propia empresa de datos (Smart Data), con la idea de que toda esa información pueda ser utilizada por empresas farmacéuticas y otras compañías sanitarias.
Clientes
Son tanto privados como públicos. En general, un 75% de los ingresos proceden de clientes privados (grupos hospitalarios, etc.) y un 25% de clientes públicos.
Cómo ha crecido
Atrys se ha desarrollado a base de crecimiento orgánico e inorgánico
Para que se vea la rapidez de su crecimiento, cuando Atrys salió al MAB (ahora BME Growth) tenía una facturación de 4,5 millones de euros y un EBIDTA de 1 millón de euros. En el momento actual (a punto de salir al mercado continuo) su capitalización es de 600 millones y su EBIDTA de 40 millones.
En este período han pasado de 45 empleados en 2016 a 2.300 en la actualidad.
Iniciativas conjunto con socios de renombre
Atrys tiene un centro de medicina nuclear con Sanitas en Barcelona (próximamente se abrirá otro en Madrid); está en marcha la creación de un centro pediátrico oncológico en Sant Joan de Déu de Barcelona, en el que Atrys hará la medicina nuclear; así como con la Fundación Champalimaud, en Portugal; y con BUPA en Chile, entre otros.
Presencia en 7 países
Atrys tiene presencia en 7 países: España, Chile, Colombia, Brasil, Perú, Portugal y Suiza. La presencia en Suiza responde a dar confianza a los inversores en cuanto a operar en un país sólido triple A.
Proceso de integración de compañías
En cuanto al crecimiento inorgánico, Atrys ha integrado a 14 empresas. El planteamiento de Atrys es siempre adquirir el 100%.
Accionariado muy equilibrado
La gestión del accionariado ha sido una parte importante del éxito de Atrys.
En este momento tiene dos mutuas (Mutua Madrileña y CASER), que en conjunto tienen en torno a un 10%; 2 fondos; 2 family offices (con un 5% cada una); y el management tiene el 12%. 30% en acciones flotantes.
Salida al mercado continuo
Próximamente (9 febrero, 22), Atrys saldrá al mercado continuo, tras las más que arduas negociaciones y cumplimiento de requerimientos de la CNMV.
El governance se ha adaptado y está muy pensado en el mercado continuo, por ejemplo Josep Piqué está como consejero independiente y es el Presidente de la Comisión de Auditoría.
Todo este proceso de relaciones con la CNMV ralentizó un poco el crecimiento inorgánico, con el fin de no alterar la foto durante el proceso, pero ya tiene más de 10 compañías en el pipeline y su planteamiento es pasar en poco tiempo de estar en 7 países a estar en 10, siendo los tres últimos a incorporar del entorno de la Unión Europea.
Claves del éxito
Según su Fundador, han sido fundamentalmente tres las claves del éxito:
- Hacer bien lo que hacen (sea radiología, genética, diagnóstico molecular, anatomía patológica, análisis de datos, etc.)
- Cuidar las relaciones con los inversores y la tipología de inversores en la compañía
- Gestionar muy bien el ratio equity/deuda
Objetivo final
Para Atrys, en palabras de su Fundador, lo que pretenden es montar una gran compañía diagnóstica, con presencia en muchos países.